La myopie forte
Définition
La myopie se définit par une réfraction en deçà de - 0,5 dioptries.
Il s’agit d’une amétropie sphérique dans laquelle, en vision de loin, le foyer image est situé devant la rétine.
La définition réfractive de la myopie forte est sujette à débat (-5 à -6 dioptries selon les études). A l‘heure actuelle, elle est définie par une longueur axiale de l’œil supérieure à 26 mm.
On pense que son déterminisme est le résultat de facteurs génétiques et environnementaux.
La myopie la plus courante est donc la myopie dite axile.
Dans cette situation l’œil est allongé. Il s’en suit un remodelage scléral avec une sorte de mise en tension de la rétine, pouvant avoir des conséquences :
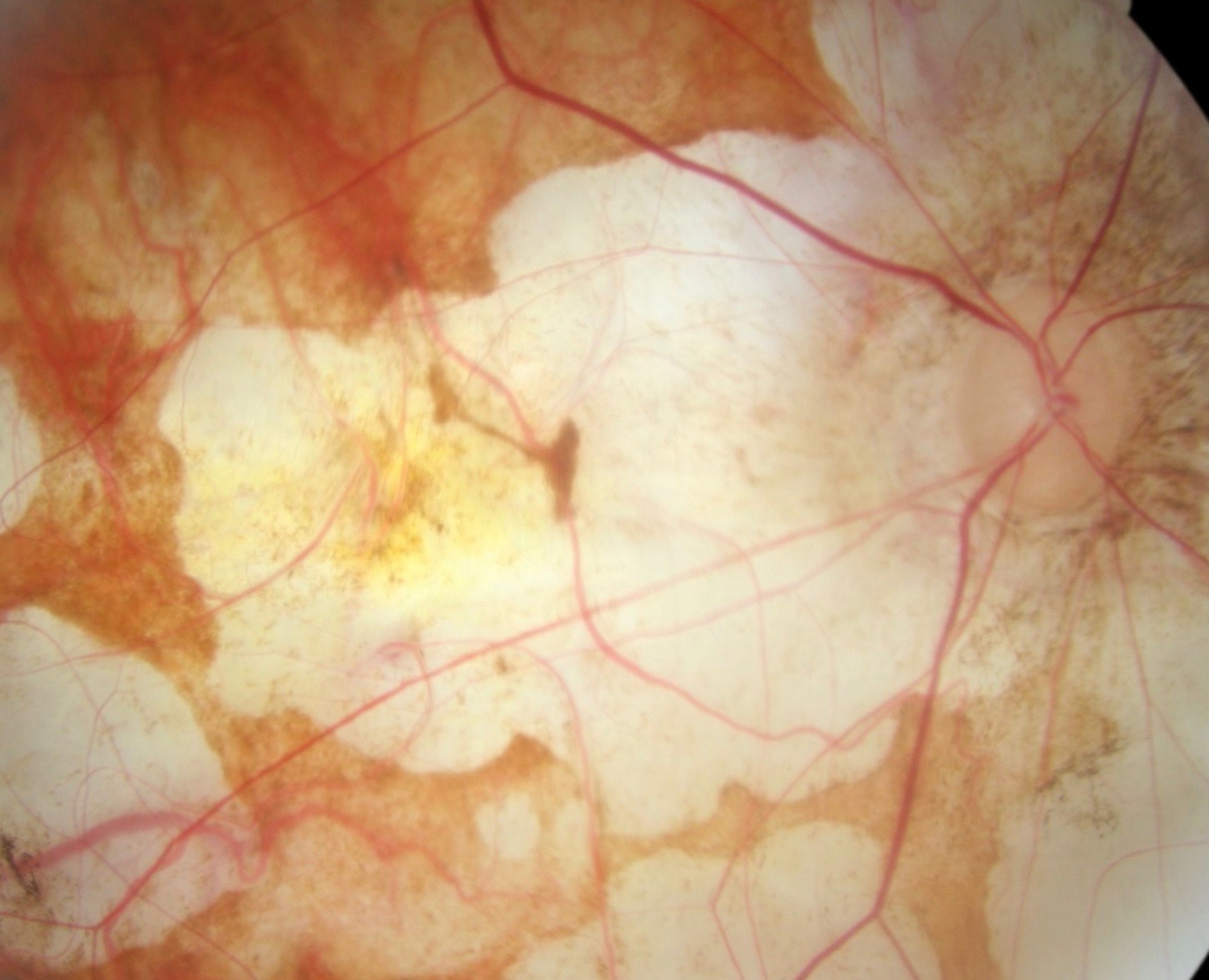
- au niveau maculaire : on parlera de maculopathie myopique regroupant les trous maculaires, les rétinoschisis, les ruptures de la membrane de Bruch, les plages d’atrophie, les néovaisseaux maculaires.
- au niveau périphérique : la fréquence et la sévérité des anomalies sont proportionnelles à la longueur axiale de l’œil.
On retrouve le blanc sans pression, la givre, les palissades, des migrations pigmentaires.
Les complications maculaires occasionnent une baisse de vision surtout de près.
L’apparition de néovaisseaux myopiques est souvent bruyante, associée à des métamorphopsies (déformations des lignes droites qui deviennent ondulées) et à un scotome (tâche centrale fixe), nécessitant une prise en charge rapide.
Les complications périphériques peuvent aboutir à des déhiscences (déchirures et trou) et se compliquer de décollement de rétine. Son risque passe de 2,5% pour un myope inférieur à -5 dioptries, à 10% pour un myope fort avec une longueur axiale >30mm.
Lorsqu’une déhiscence se forme, elle peut occasionner des symptômes à type d’éclairs lumineux (phosphènes) et de mouches noires (myodésopsies).
Population concernée
La myopie est le trouble réfractif le plus fréquent dans le monde.
Sa prévalence varie selon la région et l’ethnie considérées. Elle est d’environ 25 à 40% dans les pays occidentaux pour atteindre près de 80% dans certaines populations asiatiques, où la myopie est devenue un enjeu de santé publique.
La myopie forte (≥ - 6 dioptries) est classée par l’Organisation Mondiale de la Santé parmi les cinq premières causes de cécité légale.
On considère que les néovaisseaux compliquent la myopie forte dans environ 5% des cas, et peuvent toucher les deux yeux dans 10 à 40% des cas.
Les principaux facteurs de risque de survenue sont l’augmentation de la longueur axiale, des ruptures de la membrane de Bruch, des lésions atrophiques.
Malgré une incidence faible, le décollement de rétine reste une cause de perte de vision chez le myope fort.
Examens nécessaires au diagnostic
Concernant la macula :
- fond d’œil et rétinophotographies, permettent de visualiser le néovaisseau souvent de coloration grisâtre. Les hémorragies sont observées dans 50% des cas.
- l'angiographie à la fluorescéine renseigne sur le caractère actif du néovaisseau et sa localisation par rapport à la macula.
- l'OCT est devenu un outil indispensable pour le suivi des patients avec néovaisseaux. Il permet notamment d’identifier les récidives et de proposer un traitement.
- l'OCT-A apporte un complément d'information mais, la longueur axiale importante de l’œil rend difficile une bonne qualité d’acquisition.
Concernant la périphérie :
- le fond d’œil au verre à 3 miroirs permet son examen et de déterminer le statut du vitré (décollé ou non).
- les moyens d’imagerie conventionnelle documentent difficilement les lésions périphériques. Des appareils plus récents ont vu le jour (appareils ultra-grand champ), avec un angle d’acquisition beaucoup plus large (200°).
Traitements
En cas d’apparition d’un néovaisseau, le traitement de référence actuel est les injections intravitréennes d’anti-VEGF, qui ont révolutionné leur prise en charge.
Les autres modalités thérapeutiques (laser direct, photothérapie dynamique) ont été supplantées.
Une première injection est proposée, avec un contrôle un mois plus tard. La délai entre l’apparition du néovaisseau et la réalisation de l'injection est un élément essentiel du pronostic visuel.
Le suivi est ensuite mensuel pendant quelques mois.
Les injections peuvent être répétées en cas de récidive, sans limite. Elles sont contre-indiqués en cas de grossesse.
Concernant la périphérie, le traitement des déchirures symptomatiques est recommandé, ainsi que celui des déchirures asymptomatiques pour des patients avec un antécédent de décollement de rétine sur l’autre œil.
Il repose sur la réalisationd’une photocoagulation laser qui va venir entourer la lésion à condition que les bords ne soient pas trop soulevés.
Leur traitement diminue le risque d’évolution vers un décollement de rétine.
Pour les autres types de lésions, le traitement laser est discuté au cas par cas, le risque de décollement de rétine n’étant pas le même selon les lésions, et en fonction de l’état du vitré (décollé ou non).
Dans le suivi classique de la myopie forte, un fond d’œil est préconisé tous les ans ou tous les deux ans, afin de vérifier la périphérie, et éventuellement de réaliser un laser.
Baisse de vision, déformations, mouches volantes, éclairs lumineux doivent vous faire consulter votre ophtalmologiste en urgence.
Les informations délivrées ci-dessus sont données à titre informatif.
En raison des spécificités de chaque cas, les informations délivrées ne seraient se substituer à celles qui vous seront délivrées en consultation.
L’équipe médicale du Centre d’ophtalmologie Jean-Jaurès.

