Cataracte
Définition
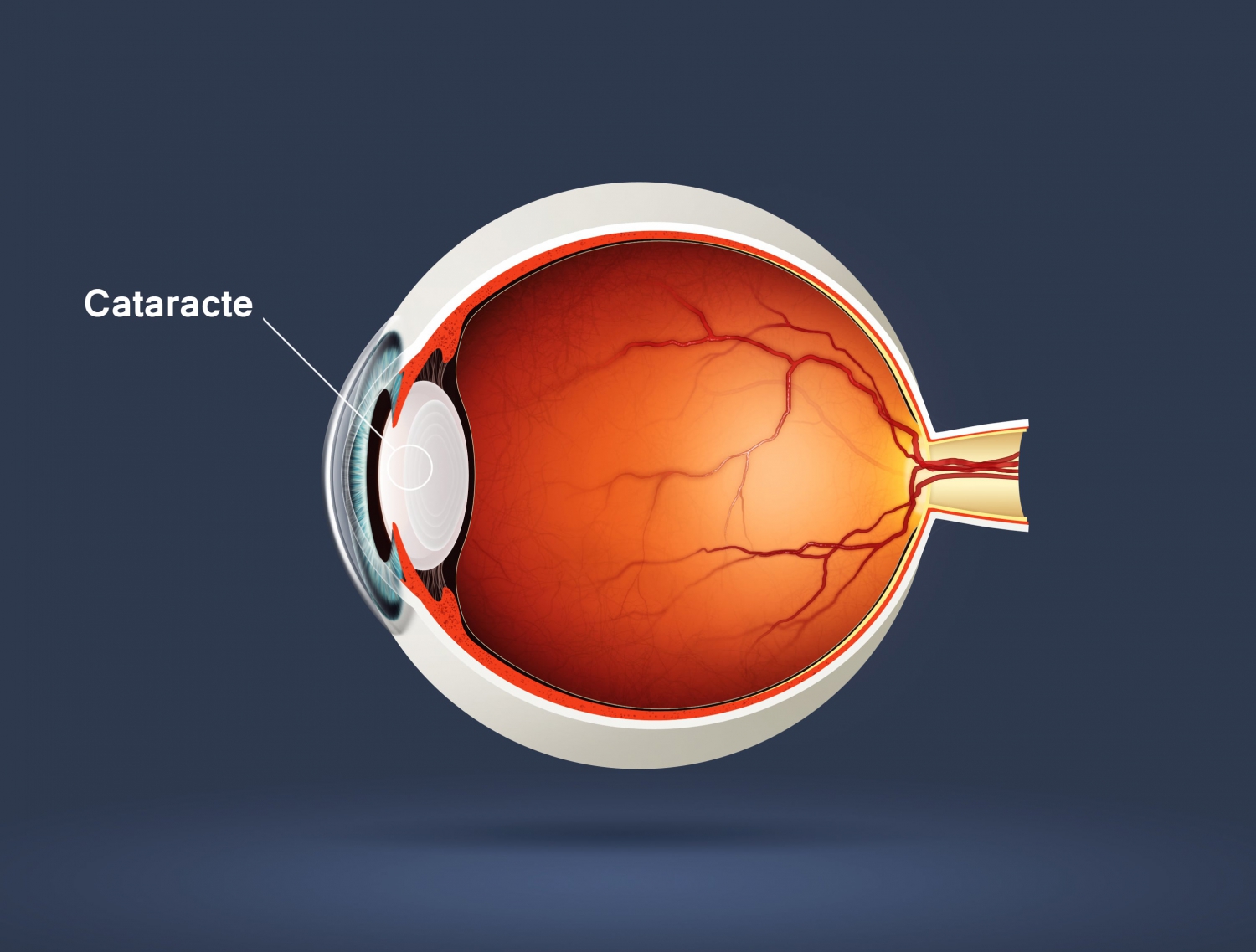
La cataracte est une opacification partielle ou totale du cristallin, lentille transparente située dans l’œil en arrière de l’iris, qui participe à l’accommodation. Cette opacification est responsable d’une altération des performances visuelles.
Les symptômes sont variés : voile visuel, éblouissement surtout nocturne, baisse de la sensibilité aux contrastes, altération de la perception des couleurs pouvant aller jusqu’à la baisse réelle de l'acuité visuelle. Cette gêne aura un retentissement sur la vie quotidienne variable en fonction de l’âge, de l’importance de la cataracte et du mode de vie.
Il existe différents types de cataracte, définies selon la zone du cristallin opacifié.
La cataracte cortico-nucléaire est une opacification couplée du noyau et du cortex cristallinien. Elle est fréquente, surtout après 65 ans. Elle provoque un voile avec une baisse de l’acuité visuelle, une myopisation croissante, parfois une diplopie monoculaire.
La cataracte sous-capsulaire postérieure est une opacification de la partie en arrière du cortex cristallinien. Elle est plus fréquemment rencontrée chez le sujet diabétique, le sujet jeune, les patients aux antécédents d'uvéites ou dans les suites d’un traitement local par corticoïdes. Cette cataracte est plus rapidement évolutive et donc invalidante, générant un éblouissement marqué.
Il existe d’autres formes de cataracte, moins fréquentes comme la cataracte antérieure, la cataracte en fougère (post-traumatique), la cataracte congénitale.
Population concernée
Examens nécessaires au diagnostic
L’examen ophtalmologique par biomicroscopie à la lampe à fente permet de poser le diagnostic et de caractériser le type de cataracte.
La mesure de l’acuité visuelle quantifie son retentissement sur la fonction visuelle mais aussi recherche une myopisation « dite d’indice », témoignant de son caractère évolutif.
Les examens ophtalmologiques objectivent la cataracte et visent à éliminer une autre pathologie oculaire pouvant participer à une baisse de l’acuité visuelle (examen de la cornée, de l’iris, du fond d’œil, OCT maculaire ou papillaire).
La gêne ressentie n’est pas nécessairement proportionnelle à l’opacification du cristallin. Une cataracte peu dense à l’examen peut être pourvoyeuse de symptômes visuels importants. Aussi, en cas de doute diagnostic, une analyse de la diffusion lumineuse à l'aide de l'appareil OQAS affirmera ou non son caractère invalidant. Nous disposons de cet appareil au cabinet afin d’établir un diagnostic certain.
Une décision de traitement nécessite de réaliser des explorations complémentaires: microscopie spéculaire, topographie cornéenne en cas d’astigmatisme, biométrie oculaire pour mesurer l’implant qui remplacera le cristallin.
Traitement
Cette intervention appelée phakoémulsification consiste en l’ablation du cristallin opacifié en conservant son enveloppe pour y placer un implant. Cet implant remplace la fonction réfractive du cristallin tout en restaurant la transparence en arrière de l’iris. Il existe différents types d’implants : monofocal, multifocal, torique. Le choix de l’implant se fera avec l’aide de votre chirurgien, en fonction de vos examens et de vos souhaits.
Une consultation pré-opératoire d’anesthésie est nécessaire.
Les suites opératoires sont simples nécessitant un traitement par collyres anti-inflammatoires et corticoïdes durant quelques semaines.
La récupération visuelle est plus ou moins rapide. Sa qualité est liée à la présence d’autres pathologies oculaires préexistantes (glaucome, DMLA...). L’adaptation de la correction optique définitive se fait après stabilisation de la vision quelques semaines après l’intervention.
Les informations délivrées ci-dessus sont données à titre purement informatif. En raison de l'évolution des spécificités de chaque cas les informations délivrées ne seraient se substituer à celles qui vous seront délivrées en consultation.L’équipe médicale du Centre d’ophtalmologie Jean Jaurès.

